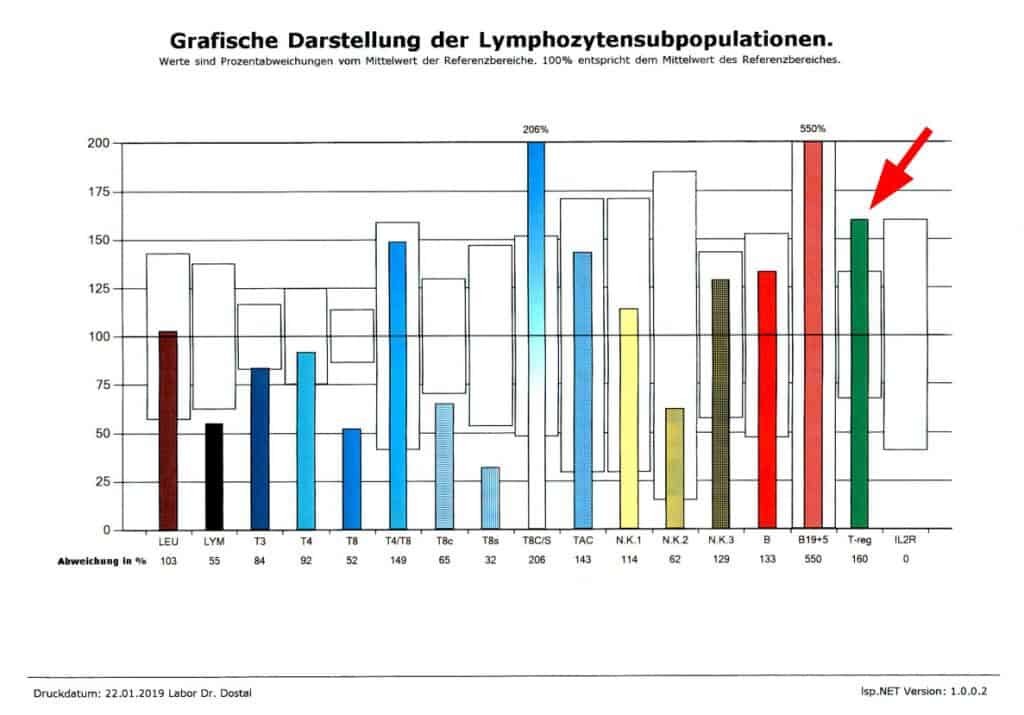
regulatorische T-Zellen aus dem peripheren Blut in einem Immunstatus gemessen zeigen eine deutliche Korrelation mit dem Krebsrisiko
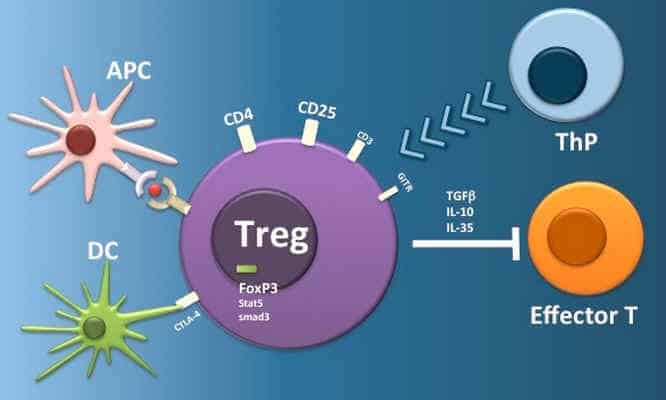
TREGS – Meisterzellen der Immun-Suppression
in mehreren Artikeln habe ich bereits gezeigt, dass die regulatorischen T-Zellen vom Tumor versklavt werden und mit den von ihnen abgesonderten Zytokinen: TGF-ß, IL10, PD1 …. die anrückenden Killerzellen einschläfern, sodass jede Immuntherapie gegen den Tumor ins Leere läuft und nur wenig wirksam ist.
TRegs im Blut gemessen beim Immunstatus
wir nehmen einen Immunstatus und können die Anzahl der regulatorischen T-Zellen bestimmen (–> siehe Immuntypisierung). Dies wird dankenswerterweise in Ö von der Krankenkasse bezahlt!
Wir sehen sehr deutlich einen Zusammenhang mit DIAGNOSE und TREGS im Immunstatus:
- Krebserkrankte haben immer zu viele TREGS
- Patienten mit einer Autoimmunerkrankung haben immer zu wenige TREGS
sind TREGS valide Verlaufsparameter für eine Krebserkrankung?
zu viele TREGS bedeuten zu starke Immunhemmung, dies will man jedenfalls vermindern oder zumindestens kontrollieren, da jene Patienten mit hohem TREGs Status ein verbleibendes höheres Rückfallrisiko haben.
Jetzt sind mehrere Studien erschienen, welche diese Strategie befürworten und bestätigten:
ein Prozent mehr TREGs bedeutet 37% mehr Ovarial-Krebs
neueste Studie Okt2016 zeigt dass sehr sehr deutlich eine Erhöhung der regulatorischen T-Zellen das Krebsrisiko hochdreht. Per Prozent TRegs um 37% mehr OvCa, im Vergleich zu benignen Eierstock-Veränderungen.
Neu: TREGS werden durch IL10 aktiviert
meine Suche nach Mitteln um die TREGS zu neutralisieren war bisher ziemlich erfolglos. Einzig die metronomische Chemotherapie sowie Astragalus als Mittel hab ich gefunden.
In dieser neuen Studie Sept2016 wird gezeigt, dass die TREGs durch das Interleukin 10 (welches sie dann selber auch bilden) angezogen und aktiviert werden.
Im Sinn der modernen mikroimmun-therapeutischen Nano-Medizin müsste man diesen Mechanismus durch IL10 in der Verdünnung C30 hemmen können.
TREGS werden durch IL2-Therapie in TH17 Zellen umgewandelt
Melanome werden durch hochdosiertes Interleukin-2 (zusammen mit Taurolidin) behandelt. Diese Therapie induziert auch die Expression von TH17 Zellen anstatt TREGS. Die TH17 Zellen sind Entzündungs-Induktoren, welche die Fresszellen aktivieren, sodass die Melanome nach erfolgter IL2-Therapie “weggefressen” werden (Studie Dez2016)